Kurzajki, znane również jako brodawki, to powszechnie występujące zmiany skórne, które mogą pojawić się w różnych miejscach na ciele. Choć często są niegroźne, ich obecność może być uciążliwa i estetycznie krępująca. Zrozumienie, od czego się robią kurzajki, jest kluczowe do skutecznego zapobiegania ich powstawaniu oraz do podjęcia odpowiednich kroków w przypadku ich wystąpienia. Głównym winowajcą odpowiedzialnym za te niechciane narośla jest wirus brodawczaka ludzkiego, powszechnie określany skrótem HPV (Human Papillomavirus).
Wirus HPV to duża grupa wirusów, z których ponad sto typów zostało zidentyfikowanych. Nie wszystkie typy HPV wywołują kurzajki; niektóre są związane z innymi schorzeniami, w tym z nowotworami. Jednakże, konkretne typy wirusa HPV są odpowiedzialne za infekcje skóry prowadzące do powstawania brodawek. Wirus ten jest bardzo zaraźliwy i może przetrwać w środowisku zewnętrznym, na przykład na powierzchniach, z którymi osoba zakażona miała kontakt. Zakażenie następuje zazwyczaj poprzez bezpośredni kontakt skóra do skóry z osobą zarażoną lub poprzez kontakt z zanieczyszczonymi przedmiotami czy powierzchniami.
Warto podkreślić, że nie każda ekspozycja na wirusa HPV kończy się rozwojem kurzajki. Układ odpornościowy zdrowej osoby jest często w stanie skutecznie zwalczyć wirusa, zanim zdąży on wywołać widoczne zmiany. Jednak pewne czynniki mogą zwiększać podatność na infekcję i rozwój brodawek. Należą do nich między innymi osłabiona odporność, drobne uszkodzenia skóry, takie jak skaleczenia czy otarcia, a także długotrwałe narażenie na wilgoć, która sprzyja namnażaniu się wirusa.
Główne przyczyny powstawania kurzajek wirusowych
Podstawową przyczyną powstawania kurzajek, niezależnie od ich lokalizacji na ciele, jest infekcja wirusem brodawczaka ludzkiego (HPV). Ten patogen atakuje komórki naskórka, prowadząc do ich niekontrolowanego namnażania się, co objawia się jako charakterystyczne narośla. Wirus HPV jest niezwykle powszechny i istnieje wiele jego odmian, z których niektóre mają tendencję do wywoływania specyficznych typów kurzajek. Na przykład, typy HPV 1 i 2 często odpowiadają za brodawki zwykłe, które najczęściej pojawiają się na dłoniach i palcach.
Drogi zakażenia wirusem HPV są różnorodne, co sprawia, że kurzajki mogą pojawić się u osób w każdym wieku i o różnym stylu życia. Najczęściej do infekcji dochodzi poprzez bezpośredni kontakt ze skórą osoby zakażonej. Dotyczy to zarówno bliskiego kontaktu fizycznego, jak i korzystania ze wspólnych przedmiotów, takich jak ręczniki, narzędzia do manicure czy obuwie. Miejsca publiczne, takie jak baseny, siłownie, sauny czy szatnie, stwarzają szczególnie sprzyjające warunki do rozprzestrzeniania się wirusa ze względu na panującą tam wilgoć i częsty kontakt z powierzchniami, na których wirus może przetrwać.
Istotnym czynnikiem wpływającym na rozwój kurzajek jest również stan układu odpornościowego. Osoby z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych lub stresu, są bardziej narażone na zakażenie wirusem HPV i rozwój brodawek. Nawet niewielkie uszkodzenia skóry, takie jak skaleczenia, otarcia czy pęknięcia, mogą stanowić „wrotka” dla wirusa, ułatwiając mu wniknięcie do organizmu i zainfekowanie komórek naskórka. Dlatego też, utrzymanie zdrowej skóry i silnego układu odpornościowego jest kluczowe w profilaktyce przeciwko kurzajkom.
Czynniki sprzyjające rozwojowi kurzajek na skórze
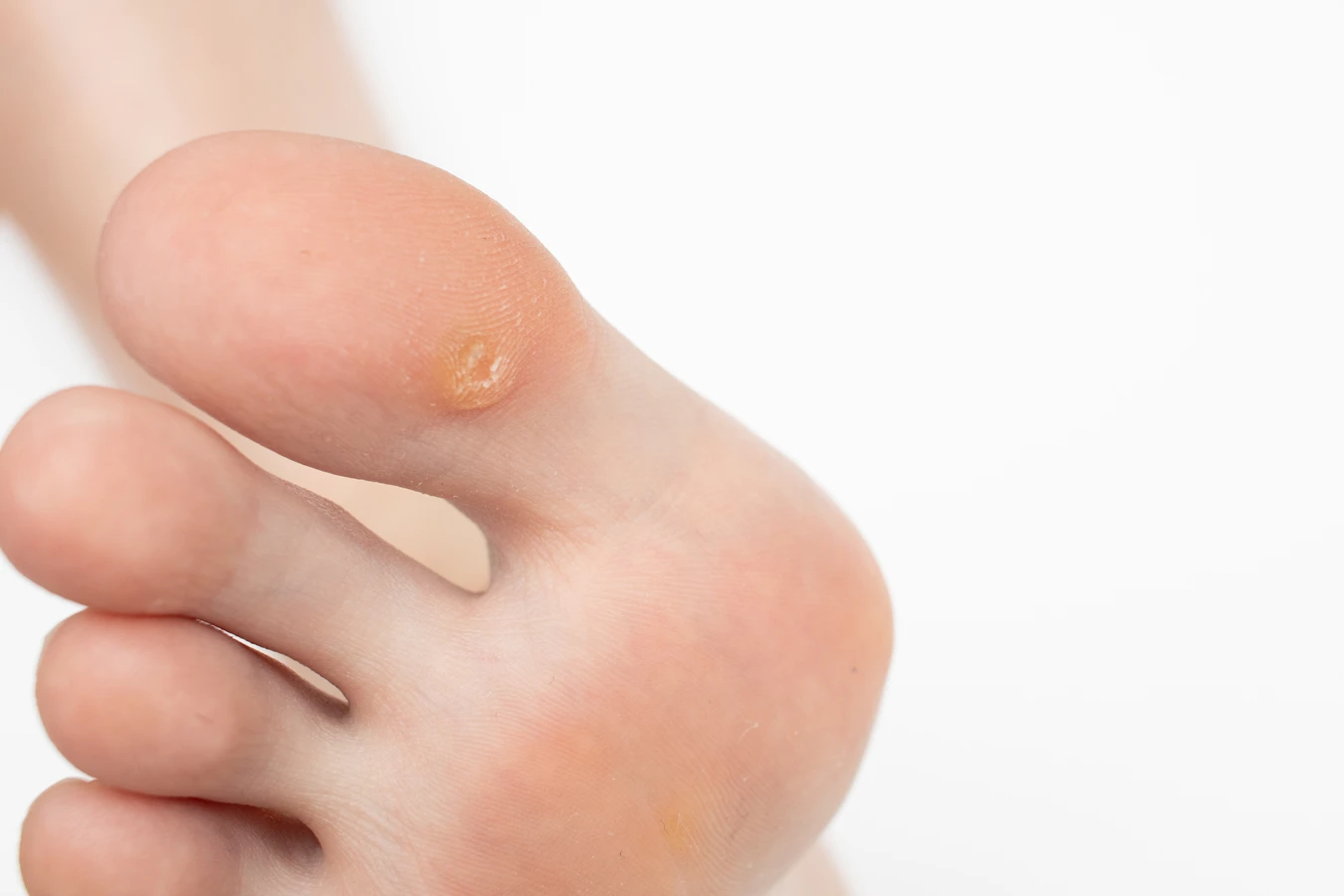
Wilgotne środowisko to kolejny sprzymierzeniec wirusa HPV. Miejsca takie jak dłonie, stopy, okolice pachwin czy pod pachami, które naturalnie są bardziej narażone na potliwość, stwarzają idealne warunki do przetrwania i rozwoju wirusa. Dlatego też, osoby spędzające dużo czasu w wilgotnych warunkach, na przykład pracownicy fizyczni, sportowcy czy osoby często korzystające z basenów i saun, są bardziej narażone na infekcję. Długotrwałe noszenie nieprzewiewnego obuwia również może sprzyjać powstawaniu kurzajek na stopach, zwanych brodawkami podeszwowymi.
Osłabienie układu odpornościowego organizmu odgrywa znaczącą rolę w rozwoju kurzajek. Gdy system immunologiczny funkcjonuje prawidłowo, jest w stanie skutecznie wykryć i zwalczyć wirusa HPV, zanim ten zdąży wywołać widoczne zmiany. Jednakże, w stanach obniżonej odporności, na przykład w wyniku chorób przewlekłych (jak cukrzyca czy HIV), stosowania leków immunosupresyjnych (po przeszczepach narządów), czy w okresach silnego stresu, organizm jest mniej skuteczny w walce z infekcjami, co ułatwia wirusowi rozwój i manifestację w postaci brodawek. Dzieci, ze względu na wciąż rozwijający się układ odpornościowy, są często bardziej podatne na kurzajki.
Jak dochodzi do zakażenia wirusem brodawczaka ludzkiego
Zakażenie wirusem brodawczaka ludzkiego (HPV), który jest bezpośrednią przyczyną powstawania kurzajek, jest procesem, który może przebiegać na wiele sposobów. Najczęściej do infekcji dochodzi poprzez bezpośredni kontakt skóra do skóry z osobą zarażoną. Oznacza to, że dotknięcie kurzajki lub skóry osoby zakażonej, nawet jeśli zmiany nie są widoczne, może prowadzić do przeniesienia wirusa. Ten rodzaj transmisji jest szczególnie częsty w przypadku brodawek zlokalizowanych na dłoniach i palcach, które mają tendencję do łatwego rozprzestrzeniania się przez dotyk.
Inną częstą drogą zakażenia jest kontakt z przedmiotami lub powierzchniami zanieczyszczonymi wirusem. Wirus HPV jest dość odporny i może przetrwać pewien czas poza organizmem człowieka. Miejsca publiczne o dużej wilgotności, takie jak baseny, prysznice, szatnie, sale gimnastyczne czy sauny, stanowią idealne środowisko dla wirusa. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko kontaktu z wirusem znajdującym się na podłodze lub innych powierzchniach. Podobnie, korzystanie ze wspólnych ręczników, obuwia czy narzędzi do pielęgnacji ciała może prowadzić do zakażenia.
Szczególnym rodzajem transmisji jest autoinokulacja, czyli przenoszenie wirusa z jednej części ciała na inną. Osoba z kurzajką, która ją drapie, gryzie lub dotyka, może nieświadomie przenieść wirusa na inne obszary swojej skóry, prowadząc do powstawania nowych brodawek. Na przykład, drapanie kurzajki na palcu może spowodować pojawienie się nowych zmian na przedramieniu lub twarzy. Ten mechanizm wyjaśnia, dlaczego kurzajki mogą się rozprzestrzeniać po ciele zainfekowanej osoby, zwłaszcza jeśli jej układ odpornościowy jest osłabiony lub skóra jest uszkodzona.
Rodzaje kurzajek i ich specyficzne przyczyny
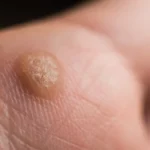
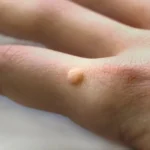
Kurzajki, mimo że wszystkie wywołane są przez wirusa HPV, przybierają różne formy w zależności od typu wirusa, lokalizacji na ciele oraz reakcji organizmu. Zrozumienie tych różnic pomaga lepiej zrozumieć, od czego się robią kurzajki w konkretnych przypadkach. Najczęściej spotykaną formą są brodawki zwykłe, czyli twarde, szorstkie w dotyku narośla, zazwyczaj o szarym lub brązowawym zabarwieniu. Najczęściej pojawiają się na rękach, palcach, łokciach i kolanach. Są one wywoływane przez typy HPV takie jak 1, 2, 4.
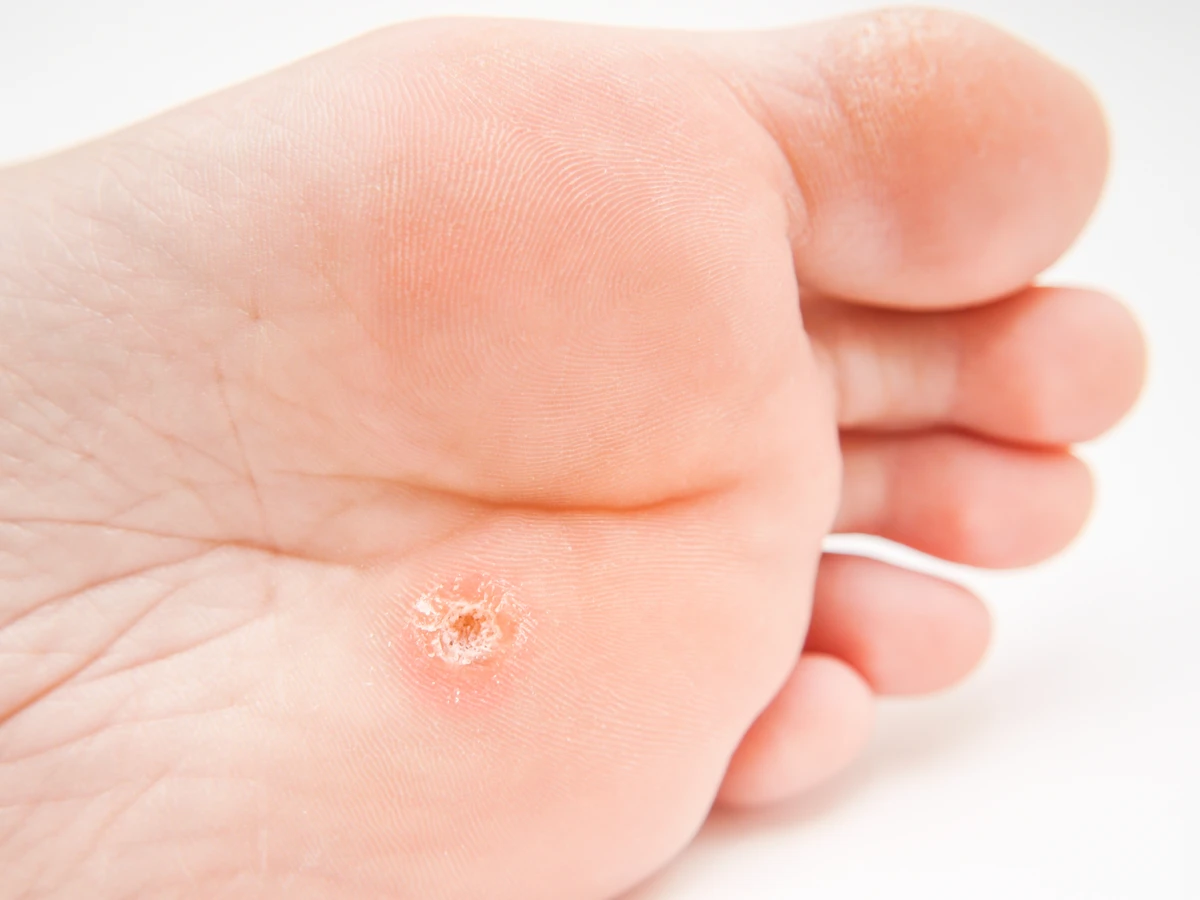
Brodawki podeszwowe to kolejna powszechna odmiana, występująca na podeszwach stóp. Ze względu na nacisk podczas chodzenia, często wrastają do wnętrza skóry, stając się bolesne. Mogą mieć postać pojedynczych zmian lub skupisk, tworząc mozaikę. Ich cechą charakterystyczną jest obecność czarnych kropek, będących zatrzymanymi naczynkami krwionośnymi. Głównymi winowajcami są typy HPV 1, 2, 4.
Brodawki płaskie są mniejsze, gładkie i zwykle występują w skupiskach na twarzy, grzbietach dłoni i nogach. Mają kolor skóry lub są lekko brązowe. Częściej dotykają dzieci i młodzież, a ich powstawaniu sprzyjają typy HPV 3 i 10. Wreszcie, brodawki narządów płciowych, czyli kłykciny kończyste, są przenoszone drogą płciową i wywoływane przez specyficzne typy HPV (np. 6 i 11). Chociaż nie są to klasyczne kurzajki w rozumieniu potocznym, stanowią one formę infekcji wirusem HPV i wymagają odrębnego leczenia.
Czy można całkowicie zapobiegać powstawaniu kurzajek?
Całkowite zapobieganie powstawaniu kurzajek jest trudne ze względu na powszechność wirusa HPV w populacji i jego zdolność do przetrwania w środowisku. Niemniej jednak, można znacząco zminimalizować ryzyko infekcji i rozwoju brodawek poprzez stosowanie odpowiednich środków ostrożności. Kluczowe znaczenie ma unikanie bezpośredniego kontaktu z istniejącymi kurzajkami, zarówno na własnej skórze, jak i na skórze innych osób. W przypadku stwierdzenia u siebie kurzajek, należy unikać ich drapania, gryzienia czy skubania, aby zapobiec ich rozprzestrzenianiu się na inne części ciała (autoinokulacja).
Higiena osobista odgrywa niezwykle ważną rolę w profilaktyce. Regularne mycie rąk, zwłaszcza po kontakcie z miejscami publicznymi, pomaga usunąć potencjalne wirusy z powierzchni skóry. W miejscach takich jak baseny, siłownie, sauny czy publiczne prysznice, zaleca się noszenie obuwia ochronnego, aby uniknąć kontaktu stóp z zakażonymi powierzchniami. Dbanie o dobrą kondycję skóry, utrzymywanie jej nawilżonej i chronienie przed urazami, również stanowi ważny element prewencji. Zdrowa, nieuszkodzona skóra stanowi lepszą barierę ochronną przed wnikaniem wirusów.
Wzmocnienie ogólnej odporności organizmu jest kolejnym istotnym czynnikiem. Zdrowa dieta bogata w witaminy i minerały, odpowiednia ilość snu, unikanie stresu oraz regularna aktywność fizyczna wspierają prawidłowe funkcjonowanie układu immunologicznego, który jest w stanie skuteczniej zwalczać infekcje wirusowe. Istnieją również szczepionki przeciwko niektórym typom wirusa HPV, które mogą zapobiegać zakażeniom, w tym tym prowadzącym do rozwoju niektórych rodzajów kurzajek, a także poważniejszych chorób, takich jak raka szyjki macicy. Szczepienia te są szczególnie rekomendowane młodym osobom przed rozpoczęciem aktywności seksualnej.
Kiedy warto skonsultować się z lekarzem w sprawie kurzajek
Chociaż wiele kurzajek można leczyć domowymi sposobami, istnieją sytuacje, w których konieczna jest konsultacja lekarska. Jeśli kurzajka jest duża, szybko rośnie, zmienia kolor lub kształt, lub gdy towarzyszy jej ból, krwawienie czy objawy stanu zapalnego, należy niezwłocznie zgłosić się do lekarza dermatologa. Takie zmiany mogą być oznaką czegoś więcej niż zwykłej brodawki wirusowej, na przykład zmian przednowotworowych lub nowotworowych, które wymagają specjalistycznej diagnostyki i leczenia.
Szczególną ostrożność powinny zachować osoby z osłabionym układem odpornościowym, na przykład pacjenci po przeszczepach narządów, osoby zakażone wirusem HIV lub przyjmujące leki immunosupresyjne. U tych pacjentów kurzajki mogą być bardziej rozległe, oporne na leczenie i stanowić większe ryzyko rozwoju powikłań. W ich przypadku zaleca się regularne kontrole lekarskie i wczesne wdrażanie odpowiedniej terapii.
Istotne jest również skonsultowanie się z lekarzem, jeśli kurzajki pojawiają się w nietypowych miejscach, takich jak okolice narządów płciowych, odbytu, na twarzy lub w jamie ustnej. W takich przypadkach diagnoza i leczenie mogą wymagać specjalistycznej wiedzy i podejścia. Również w przypadku wątpliwości co do charakteru zmiany skórnej, jej rozpoznania lub wyboru najskuteczniejszej metody leczenia, profesjonalna porada lekarska jest nieoceniona. Lekarz może zlecić dodatkowe badania, takie jak biopsja, aby potwierdzić diagnozę i wykluczyć inne schorzenia.
Jakie są dostępne metody leczenia kurzajek
Istnieje wiele metod leczenia kurzajek, których wybór zależy od rodzaju brodawki, jej lokalizacji, liczby zmian oraz indywidualnych preferencji pacjenta. Dostępne są zarówno metody domowe, jak i te wykonywane przez specjalistów. Jedną z najpopularniejszych metod dostępnych bez recepty są preparaty zawierające kwas salicylowy lub kwas mlekowy. Działają one keratolitycznie, czyli złuszczają naskórek, stopniowo usuwając warstwy brodawki. Stosuje się je zazwyczaj w postaci płynów, maści lub plastrów.
Krioterapia, czyli zamrażanie kurzajek za pomocą ciekłego azotu, jest jedną z najczęściej stosowanych metod w gabinetach lekarskich. Zabieg ten powoduje zniszczenie tkanki brodawki. Może być bolesny i wymagać kilku powtórzeń. Inne metody stosowane przez lekarzy to elektrokoagulacja (wypalanie prądem) oraz laseroterapia, która wykorzystuje wiązkę światła do usunięcia brodawki. Te metody są zazwyczaj skuteczne, ale mogą pozostawiać blizny i są droższe.
Istnieją również metody immunoterapii, które stymulują układ odpornościowy do walki z wirusem HPV. Mogą one obejmować podawanie leków doustnych lub miejscowych, które wywołują reakcję immunologiczną skierowaną przeciwko brodawce. W niektórych przypadkach, gdy inne metody zawiodą, lekarz może rozważyć chirurgiczne usunięcie kurzajki, choć jest to metoda inwazyjna i zazwyczaj stosowana jako ostateczność. Ważne jest, aby przed podjęciem decyzji o leczeniu skonsultować się z lekarzem, który dobierze najodpowiedniejszą metodę.